
标 题:免疫治疗胸膜间皮瘤患者T细胞受体簇的动态和生存关系 发 表 时 间:2023年06月 发 表 期 刊:Journal for immunotherapy of cancer(IF=10.9) 摘要 背景:Anti-CTLA-4的伊匹抗体和anti-PD1的纳武单抗(已经被FDA批准应用于胸膜间皮瘤患者的一线治疗。这些免疫检查点抑制剂(ICIs)使用时往往需要检测患者的肿瘤突变负担。研究发现胸膜间皮瘤患者的肿瘤突变负担往往比较低,无法为ICIs使用提供伴随诊断依据,因此本研究从T细胞受体(TCR)的角度出发,研究TCR的序列信息与患者接受ICIs后生存期的相关性,从而评价TCR在ICIs使用的伴随诊断价值。。 方法:作者纳入了一线治疗后接受纳武单抗(NivoMes, NCT02497508)或纳武单抗和伊匹单抗(INITIATE, NCT03048474)治疗的胸膜间皮瘤患者。对49例和39例治疗前和治疗后患者外周血单个核细胞(PBMC)样本进行TCR测序。这些数据通过TRUST4程序在45和35个治疗前和治疗后肿瘤活检样本的大量RNAseq数据中发现TCR序列,以及与600多名健康对照者的TCR序列进行整合。使用GIANA将TCR序列聚类成具有共同抗原特异性的组。通过cox比例风险分析确定TCR簇与总生存率的关系。 结果:作者分别从在接受ICI治疗患者中PBMC和肿瘤中鉴定出420万个和1.2万个互补决定区3 (CDR3)序列。这些CDR3序列与来自健康对照组中210万个公开可用的CDR3序列进行整合并聚类。ICI-增强肿瘤中T细胞浸润并扩大T细胞多样性。TCR克隆位于治疗组织或循环中顶部三分之一患者的存活率明显高于底部三分之二的患者(p<0.04)。此外,治疗前组织和外周血之间大量共享的TCR克隆与生存率的提高有关(p=0.01)。为了选择抗肿瘤簇,作者筛选了(1)在健康对照中没有发现簇,(2)在多个间皮瘤患者中复发的簇,(3)在治疗后比治疗前样本中更普遍的簇。与检测到1个TCR簇(HR<0.001, p=0.026)或未检测到TCR簇(HR=0.10, p=0.002)相比,检测到两个特异性TCR簇提供了显著的生存获益。这两个基因簇未在大量组织RNA- seq数据中发现,也未在公共CDR3数据库中报道过。 结论:作者确定了两个独特的TCR簇,它们与胸膜间皮瘤患者ICI治疗的生存率相关。这些簇可以为抗原发现提供方法,并为过继性T细胞疗法的设计提供未来靶点。 背景 由于T细胞介导免疫检查点抑制剂(ICI)的抗肿瘤反应,可以更好地预测ICI反应,了解是否与改善生存相关,帮助我们了解对肿瘤的适应性免疫反应,并指导基于T细胞受体(TCR)治疗的发展。 T细胞受体TCR最为核心的指标是互补决定区3 (CDR3)区,该指标与抗原的特异性高度对应。本研究将来自多个患者TCR可以分组成预测共享抗原特异性的簇。树突状细胞DC疫苗的文献研究发现,随着肿瘤反应性T细胞在肿瘤部位的浸润,PD1+CD8+ T细胞克隆的扩增加剧。另一篇anti-mesothelin CarT+PD1抗体联用也发现T细胞克隆频率与患者预后的改善相关,因此本研究以T细胞扩增频率与胸膜间皮瘤患者生存率正相关为目标,研究两项ICIs临床试验中TCR和生存期中间的关系。 在这里,作者报告了在两项临床试验中对经ICI治疗的胸膜间皮瘤患者的TCR聚类及其预测意义的分析。 方法
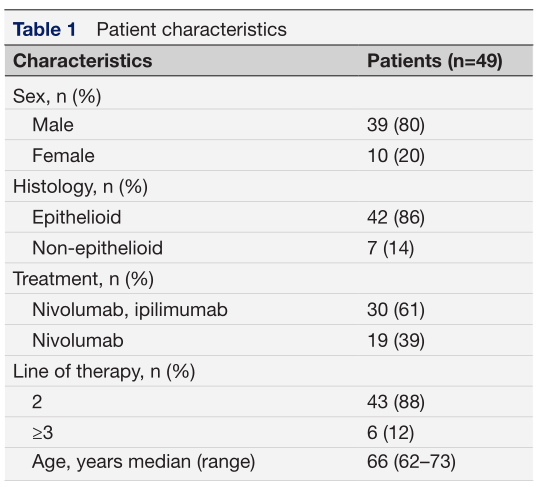
表1 患者队列特征 作者纳入了一线治疗后接受纳武单抗(NivoMes, NCT02497508)或纳武单抗和伊匹单抗(INITIATE, NCT03048474)治疗的胸膜间皮瘤患者。对49例和39例治疗前和治疗后患者外周血单个核细胞(PBMC)样本进行TCR测序。这些数据通过TRUST4程序在45和35个治疗前和治疗后肿瘤活检样本的大量RNAseq数据中发现TCR序列,以及与600多名健康对照者的TCR序列进行整合。 研究结果 样本及其TCR簇获取 本研究目的是通过研究计算得出组织活检和PBMC中TCR簇与ICI治疗生存率之间的关系。表1描述了患者队列的特征。作者分析了来自三个来源的TCR序列(图1):(1)健康对照(n≈210万),(2)治疗前或治疗后6周胸膜间皮瘤患者的PBMC (n≈420万),以及(3)治疗前或治疗中活检患者(n = 12200)。通过GIANA TCR聚类程序进行分析,鉴定出接近586,000个具有预测共享抗原特异性的TCR簇,每个簇平均包含4.6个单独的TCR序列。
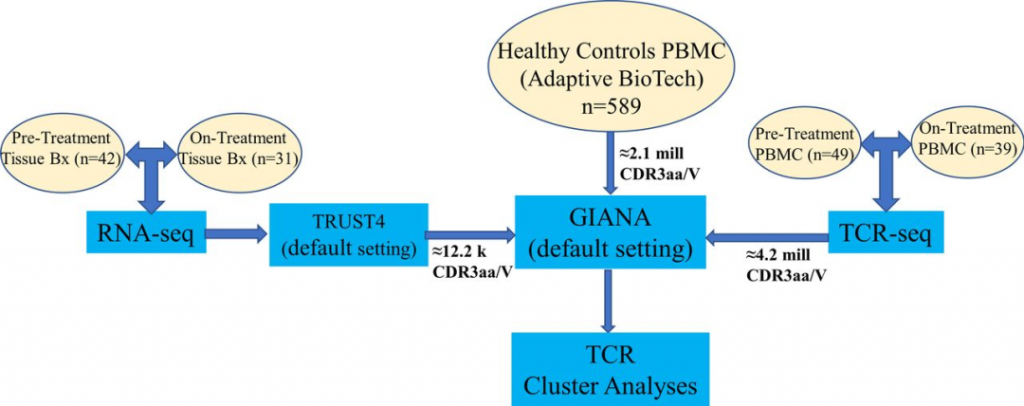
图1 治疗前TCR簇对免疫治疗生存率的影响 CD8A和CD4基因与肿瘤组织中鉴定的TCR簇标准化计数表达高度相关(图2A,B)。通过RNA-seq发现在高TCR簇计数的肿瘤活检样本中具有高CD8A和CD4表达。此外,在肿瘤活检中,治疗组样本中检测到的TCR簇数显著高于治疗前组样本(图2C)。这一发现与免疫反褶积分析一致,该分析发现ICI治疗后活检组织样本比治疗前样本中T细胞积累更多,表明ICI增加了T细胞克隆多样性(基于T细胞簇的增加)并向间皮瘤转运。另外,前1/3TCR聚类成员治疗前肿瘤活检患者(Hi T,n=14)的生存率明显高于后2/3的TCR聚类患者(Lo T,n=28)(图2D)。

图2 同样,治疗前TCR簇数最高PBMC患者的生存期明显长于TCR簇数最低的患者(图3A)。作者推测组织和PBMC之间TCR共享克隆可能代表了全身抗肿瘤免疫的增强,并与生存率提高有关。在33例肿瘤组织和PBMC治疗前样本中,根据组织和PBMC中具有相同CDR3氨基酸序列和可变链TCR来估计共享克隆的数量(图3B),发现存在337个共享克隆。在将肿瘤组织和PBMC测序数据标准化处理后,发现肿瘤组织和PBMC中的共享TCR克隆存在显著改善了OS (cox比例风险p=0.011)。在前1/3(Hi T,n=11)肿瘤组织和PBMC共享TCR克隆的患者OS明显优于后2/3共享TCR克隆的患者(Lo T,n=22)(图3C)。
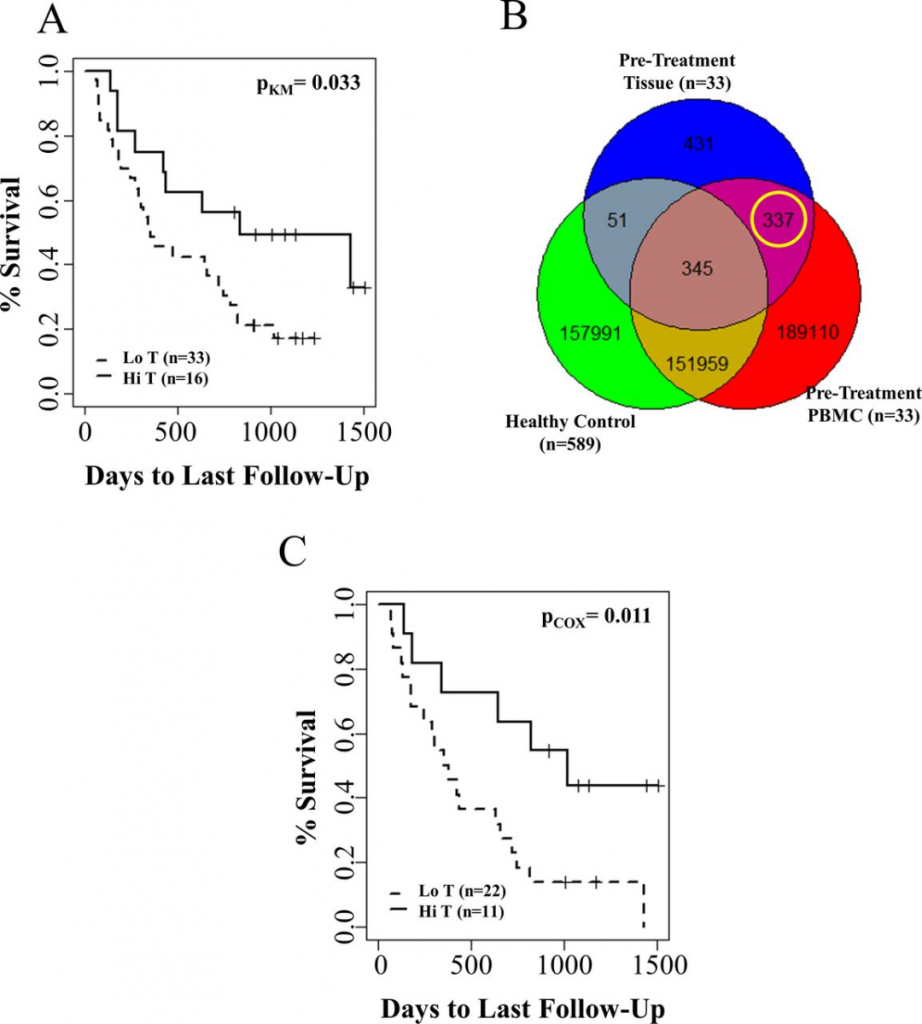
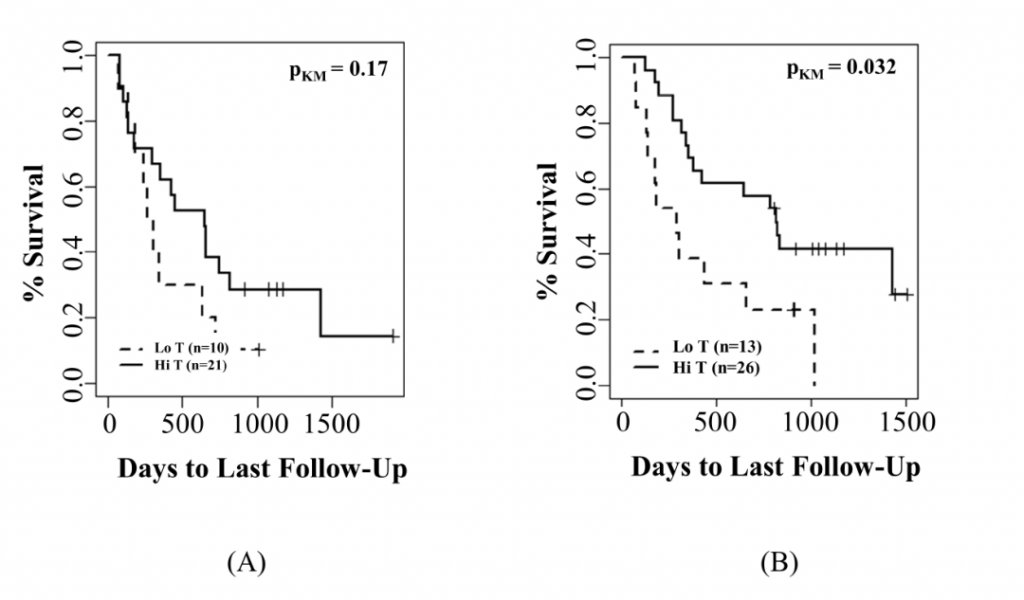
图3 免疫治疗对治疗后TCR簇和生存率的影响 作者观察到在给药ICI后,肿瘤组织和PBMC中检测到的TCR簇生存趋势相似。肿瘤组织或PBMC中共享TCR簇在前2/3的患者应该比在后1/3的患者有更好的OS(补充图7 A,B)。此外作者还发现肿瘤组织和PBMC之间共享TCR克隆较少的患者(Lo T,n=7)比其他患者(Hi T,n=13)的预后较差(补充图7D)。虽然这些发现并不具有统计学意义,但表明了T细胞库扩增能力差或运输到肿瘤T细胞数量少的患者不太可能从ICI中获益。
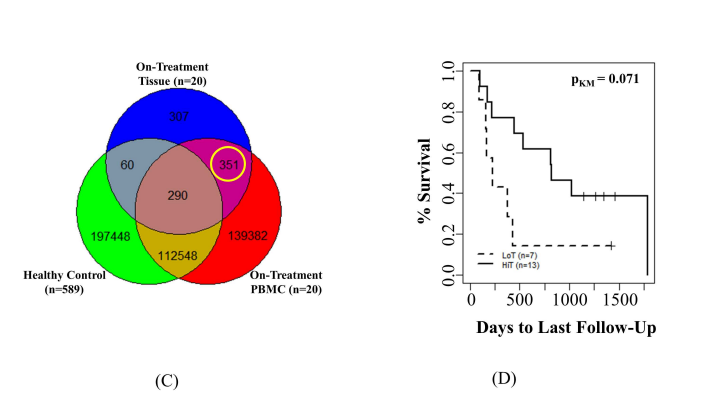
补充图7 常见TCR簇对免疫治疗应答和生存率的影响 作者调查了PBMCs中常见间皮瘤TCR簇与临床表现的关系。治疗前PBMCs中,作者确定了29个TCR簇,每个簇至少在12例患者中发现。除1例患者外,所有病例在这些TCR簇中至少有1例TCR克隆。在热图中,根据顶部的树状图,列表示由无监督聚类对单个PBMC进行分组,行表示TCR聚类,作者注意到一组患者富集了常见的TCR聚类(绿色虚线右侧;图4A)。在绿色虚线右侧的集群(IC,n=18)中的患者在部分应答者中富集(p=0.003),并且存活时间比在该集群之外(NIC,n=31)和绿色线左侧(p=0.038)的患者更长。这一组富含常见TCR簇的患者ICI临床反应的比例明显更高,OS也较好(图4 B)。 最后,作者研究了治疗前和治疗后PBMC中TCR簇与生存结果的关系。发现有5例患者同时检测到这两种TCR簇,有5例患者检测到其中一种TCR簇,同时检测到两个TCR簇比仅检测到一个TCR簇相比具有显著的生存优势(HR<0.001,p=0.026),而未检测到TCR簇的患者生存率更低(HR=0.10,p=0.002;图4C)。作者搜索了这些TCR簇是否与任何已知抗原相关,包括间皮素。虽然这项搜索在作者数据集中的所有TCR簇中确定了近100个已知的TCR,包括仅在间皮瘤PBMC中检测到的29个TCR,但是这些预测性TCR簇的抗原特异性尚不清楚。
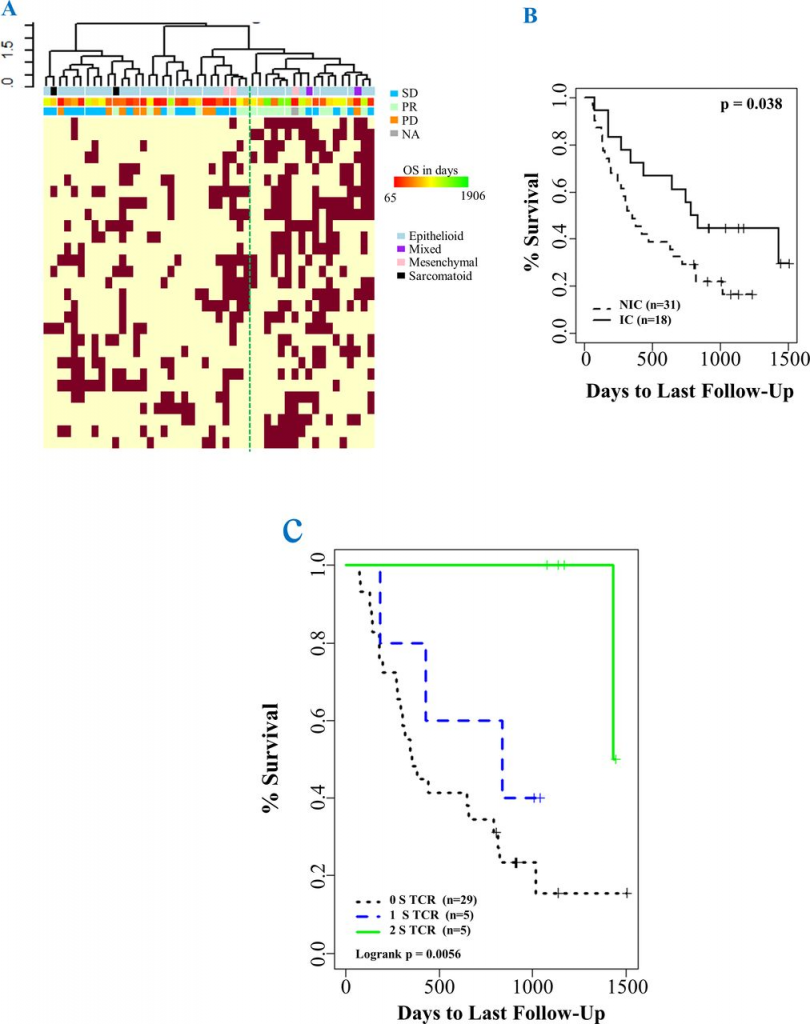
图4 TCR簇与肿瘤微环境的关系 作者对具有高和低TCR簇的治疗前组织活检的免疫谱进行比较。通过多种免疫反褶积程序,发现在TCR簇更多患者肿瘤微环境中CD8+ T细胞明显更高(图5)。作者还发现高TCR患者肿瘤微环境中的B细胞和骨髓树突状细胞数量增加(图5)。这些数据表明TCR簇增加与肿瘤微环境有关,肿瘤微环境中CD8+ T细胞、B细胞和树突状细胞数量增加,并可能有助于改善生存结果,如图2C所示。
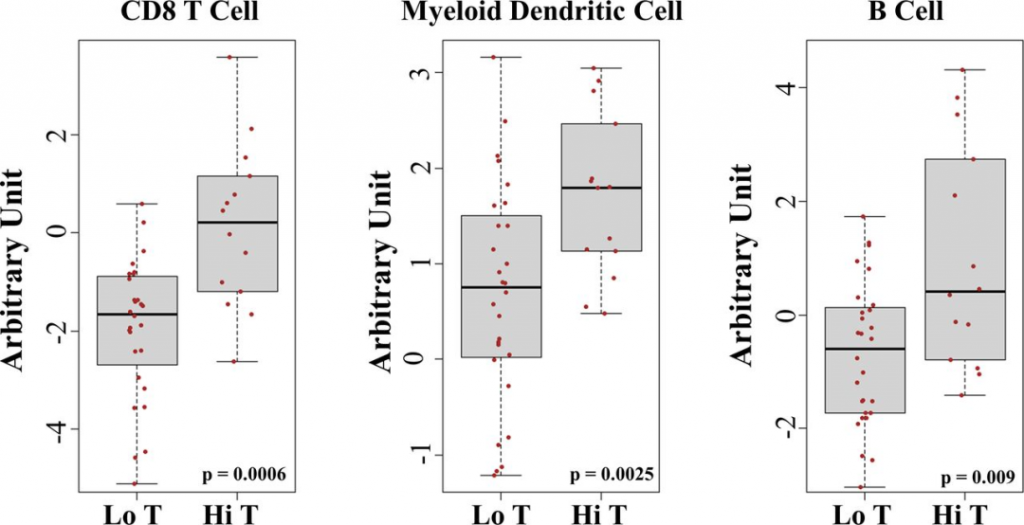
图5 将TCR簇成员纳入免疫治疗结果预测模型 作者之前开发预测免疫治疗反应模型KM图(图6A)显示免疫治疗后,前1/3患者(Hi T,n=14)的生存结果优于后2/3患者(Lo T,n=28)(p=0.056),但结果并不显著。作者将TCR簇成员加入免疫治疗结果预测模型,证明了TCR聚类评分高的患者(Hi-T&Hi-I,n=6)总体生存显著高于TCR聚类评分低的患者(Lo-T&Lo-I,n=20)(p=0.000067)(图6B)。说明将TCR聚类成员加入预测模型,使TCR聚类评分高患者的OS明显长于TCR聚类评分低的患者,并且更加显著。
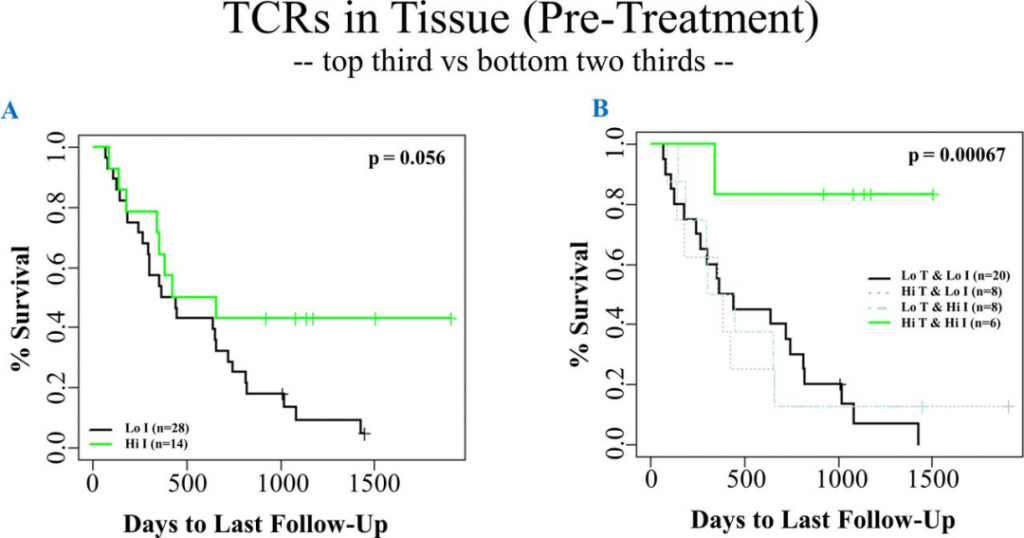
图6 研究结论 作者已经确定了两个TCR簇,它们与ICI治疗胸膜间皮瘤患者的生存率提高有关。如果得到验证,这两种TCR簇不仅可能对免疫治疗反应具有预测意义,而且还可能为基于TCR的治疗方法提供信息,并指导胸膜间皮瘤免疫原性新抗原的鉴定。TCR簇的分析可以提高预测间皮瘤免疫治疗患者的能力。肿瘤和血液之间共享TCR簇的存在对生存率有积极影响。这一发现表明,可以通过外周血中鉴定出肿瘤反应性T细胞,从而采用更少血液监测方法来预测ICI的反应。 艾沐蒽生物科技在TCR CDR3区的检测技术方面,拥有领先行业的技术实力。经过多年的研发和优化,能够获得更加稳定和精准的检测结果,助力TCR研究,为TCR的治疗方法提供更多信息。 参考文献 Desai AP, Kosari F, Disselhorst M, Yin J, Agahi A, Peikert T, Udell J, Johnson SH, Smadbeck J, Murphy S, Karagouga G, McCune A, Schaefer-Klein J, Borad MJ, Cheville J, Vasmatzis G, Baas P, Mansfield A. Dynamics and survival associations of T cell receptor clusters in patients with pleural mesothelioma treated with immunotherapy. J Immunother Cancer. 2023 Jun;11(6):e006035. doi: 10.1136/jitc-2022-006035. PMID: 37279993; PMCID: PMC10255162.
